

Si tú hijo presenta dolor de cadera y comienza a cojear durante la actividad física, podrían ser signos indicativos de la enfermedad de Perthes. Esta enfermedad ortopédica infantil relativamente común, ocasiona la degeneración del tejido óseo en el área de la cabeza femoral. Un tratamiento tardío, puede implicar a largo plazo notables problemas en la cadera del niño, cuanto antes se trate la enfermedad de Perthes, mejor será el pronóstico. Obtén más información sobre esta patología a continuación:
Esta enfermedad implica importantes cambios óseos en la cadera, producto de una vascularización insuficiente en la cabeza o bola del fémur, por lo que antes de ahondar más en esta patología es importante hablar un poco sobre las ramificaciones vasculares de la zona.
La región proximal del fémur recibe sangre principalmente de la arteria femoral profunda y seguidamente por la arteria circunfleja femoral medial y arteria foveolar. Todas ellas se encuentras ramificadas en la cabeza y cuello del fémur. La alteración del presente sistema de irrigación es lo que conlleva a la osteonecrosis o necrosis avascular de la cadera.
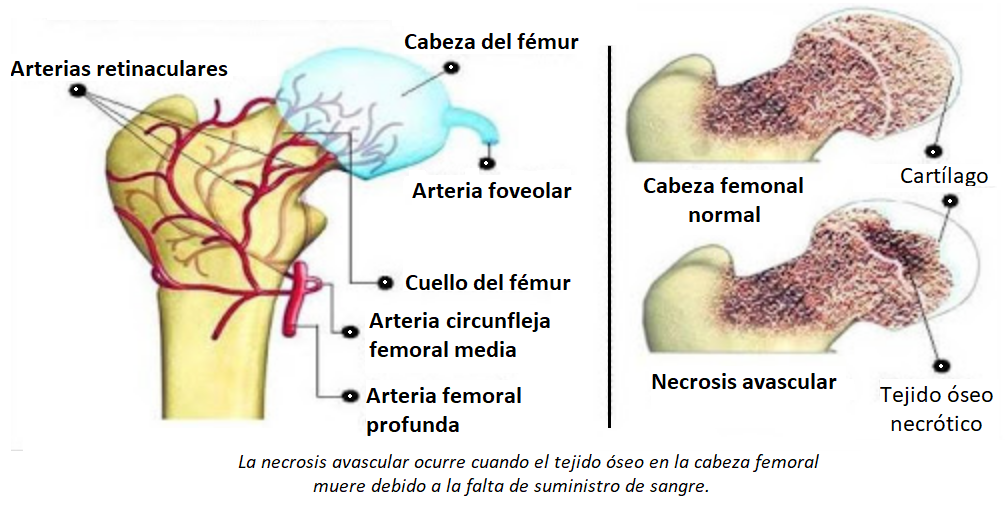
La enfermedad de Perthes conocida médicamente como enfermedad de Legg-Calvé-Perthes, es la osteonecrosis idiopática o la necrosis avascular idiopática de la epífisis femoral capital del fémur esqueléticamente inmaduro (niños). Esto quiere decir que, en esta afección de origen desconocido, el tejido que rodea la placa de crecimiento de la cabeza femoral, no se abastece adecuadamente de nutrientes debido a un flujo sanguíneo localmente reducido, lo que hace que el tejido óseo de esta zona comience a morir (osteonecrosis).
Esta afección fue reconocida por primera vez en 1897 por el doctor austriaco Karel Maydl, sin embargo, los aportes más destacables fueron realizados entre 1909 - 1910 de manera casi simultánea e independiente por varios especialistas: Arthur Legg de los Estados Unidos, Jacques Calvé de Francia, Georg Perthes de Alemania y Henning Waldenström de Suecia. Cada uno de estos especialistas realizaron importantes aportes que sirvieron como base para la investigación actual de esta enfermedad:
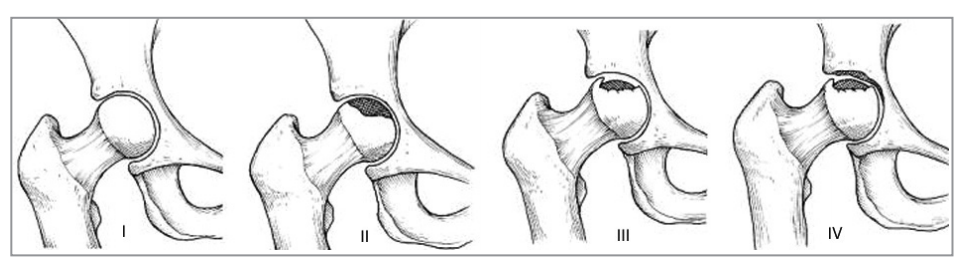
La patología progresa en varias fases y en general persiste durante varios años. Su clínica es muy variable en cada etapa, sin embargo, frecuénteme ocasiona dolor y rigidez creciente en la articulación de la cadera. Las etapas de la enfermedad de Perthes son:
Cómo se ha destacado anteriormente, si el curso del proceso de curación ósea es desfavorable, la cabeza femoral puede deformarse de manera permanentemente y provocar notables daños, como el acortamiento de las piernas (dismetría) y daños en los tejidos periarticulares. Una deformación severa ocasiona que los huesos de la cadera no encajen bien, por lo que muchos niños con este diagnóstico, en su etapa adulta tienen un alto riesgo de desarrollar artrosis de cadera (coxartrosis). Para evitar estos daños en los huesos y las articulaciones, es importante prevenir la deformación a través de un temprano abordaje terapéutico.
Información epidemiológica actual indica que esta patología afecta a 1 de cada 1200 niños menores de 15 años. Ocurriendo con mayor frecuencia en varones, con una relación varones /hembras entre 5:1. Generalmente esta afección ocurre entre las edades de 3 a 12 años, más común en varones de 4 - 8 años. Resulta ser unilaterales en la mayoría de los casos, resultando bilateral en 10% a 20% de los casos, en estos casos no ocurre de manera sincrónica, es decir que, cuando una cadera está en la etapa de reosificación, se inicia la primera etapa en la cadera contralateral. También es más frecuente en las zonas urbanas en pacientes con un nivel socioeconómico más bajo.
Enfermedad de Legg-Calvé-Perthes
- Necrosis avascular de la CABEZA FEMORAL
- Más común en varones 4 - 8 años (asociada al crecimiento).
- Unilateral en el 90%.
- Clínica: Claudicacion + Dolor en muslo + Limitación abducción.
- RX AP/lateral pos. Lowestein.#ENARM pic.twitter.com/kaXd9q7CLu— Repaso.ENARM.mx (@RepasoENARMmx) April 18, 2020
Debido a que esta patología se desarrolla por etapas, sus signos clínicos resultan ser inespecíficos en la mayoría de los casos. Sin embargo, existen algunos signos y síntomas que hacen notar que la enfermedad de Perthes está presente:
Cómo hemos mencionado, esta patología se desarrolla con mayor frecuencia de manera unilateral, sin embargo, el niño afectado puede referir las molestias anteriormente mencionadas en ambas caderas.
Aún hoy en día se desconocen la causa exacta del trastorno circulatorio que conlleva al desarrollo de esta patología, por lo que se le clasifica como una enfermedad idiopática. Se ha propuesto que su origen es multifactorial, es decir que múltiples causas se manifiestan y conllevan a la necrosis avascular. Algunos de los posibles factores causales destacados son:
Poco se sabe de la patogénesis y el origen de esta afección, por lo que en la actualidad no existe una medida profiláctica que reduzca el riesgo de su aparición. sin embargo, un diagnóstico precoz puede reducir el riesgo de complicaciones a largo plazo.
Los niños en crecimiento están expuestos a variedad de lesiones y enfermedades que pueden ocasionar la clínica asociada a esta afección, es por ello, que es importante tener presente al momento de la valoración, los diagnósticos diferenciales que inducen la necrosis vascular o que ocasionan síntomas similares, tales como:
No siempre es fácil hacer el diagnóstico, especialmente si el curso de la enfermedad de Perthes se encuentra en la primera etapa, a veces, el médico pediatra no puede encontrar ninguna anomalía en el niño enfermo mediante el examen físico. Sin embargo, a medida que la patología progresa, se evidencian los signos y síntomas claros de la patología, cómo el movimiento restringido y el dolor.
Inicialmente en este examen, el pediatra verifica la capacidad funcional de la articulación coxofemoral de manera pasiva (amplitud articular pasiva) y activa (valoración de la marcha). De ser positivo el diagnóstico, el pequeño paciente presenta restricción del movimiento de la cadera y se evidencia una alteración de la marcha (cojera) que consiste en una combinación de marcha antálgica y marcha de Trendelenburg, en donde el paciente inclina el cuerpo sobre la cadera afectada para disminuir la fuerza de los músculos abductores y la presión dentro de la articulación de la cadera. Dependiendo del tiempo de evolución y la gravedad de la afección, el doctor en el examen físico puede detectar, además: debilidad/atrofia de los músculos glúteo, cuádriceps e isquiotibiales.
En las primeras etapas de la enfermedad, el examen físico a menudo puede ser irrelevante. Por lo que se indican estudios de imagen. Los rayos X juegan un papel importante en el diagnóstico y en el seguimiento del curso de la enfermedad. Los hallazgos radiológicos varían según la etapa presente, siendo así los cambios radiográficos son los siguientes:
Ya que las radiografías no ofrecen mayores detalles que ofrezca un diagnóstico claro en el inicio de esta afección, se indican resonancias magnéticas, esta modalidad imagenológica permite el diagnóstico precoz. Otros estudios como la gammagrafía, tomografía computarizada, artrografía, ecografía también se utilizan para detectar y clasificar la gravedad de la enfermedad.
El objetivo del tratamiento médico es evitar la deformación ósea, si ya se han producido deformaciones, el objetivo es restaurar la congruencia articular para evitar mayores complicaciones. El abordaje terapéutico varía en cada caso, por lo tanto, no existe un método de tratamiento exclusivo para esta afección. Si existe el riesgo de una reconstrucción deformada de la cabeza femoral, existen diferentes procedimientos tanto conservadores como quirúrgicos.
En casos leves detectados antes de los seis años, algunos médicos consideran suficiente observar el curso de la enfermedad, y brindar alivio y protección a la articulación, mediante la indicación de:
Si la terapia conservadora no ha tenido éxito o la cabeza femoral ya se ha deformado, la cirugía es la mejor opción. Normalmente, las superficies articulares de las caderas deben alinearse de manera óptima entre sí; si esta llamada congruencia ya no existe, la desalineación sólo puede corregirse a través de un procedimiento quirúrgico. Con la operación el cirujano restaura la forma del hueso con la ayuda de la osteotomía femoral. Después de la operación, la pierna no debe estar completamente cargada durante varias semanas, por lo que el doctor indica la colocación de un yeso.
En la enfermedad de Legg – Calvé - Perthes hay restricciones en los movimientos de la cadera, que desmejoran el desarrollo y la calidad de vida del niño afectado. Los tratamientos basados en fisioterapia se pueden usar en casi todas las etapas de esta afección, en las etapas iniciales se enfoca mantener la movilidad en la articulación sin presentar una carga adicional para la cabeza femoral, para permitir que se repare de manera adecuada. Teniendo en cuenta que las últimas etapas son resueltas por la mayoría de los médicos con tratamientos quirúrgicos, la fisioterapia cumple un importante papel en la rehabilitación del paciente durante el periodo preoperatorio y posoperatorio.
Si la etapa en la que se encuentra el niño permite la selección del tratamiento conservador, el fisioterapeuta procede a realizar una valoración exhaustiva del paciente para determinar cuál es la condición general de salud actual y las alteraciones funcionales presentes, en base a ello puede establecer los objetivos del tratamiento. Además de la presencia de dolor, en estos casos existen alteraciones en cuanto la amplitud articular, fuerza muscular y marcha del pequeño paciente. Por lo que, normalmente en mayor o menor medida, estos los objetivos a cumplir están basados en la restauración de estos factores. Para lograrlo el fisioterapeuta realiza intervenciones tales como:
El tiempo de rehabilitación posquirúrgica podría verse acortado, si antes del procedimiento se trabajan los distintos rangos articulares y la activación muscular de los músculos de la cadera mediante un entrenamiento específico, además con un tratamiento preoperatorio mejorar las condiciones para que el proceso de regeneración de la cadera se lleve a cabo de manera adecuada y minimice las dolencias asociadas al posoperatorio.
Si el abordaje médico inicial fue quirúrgico, el proceso de rehabilitación y las intervenciones realizadas varían según las fases de la rehabilitación, siendo estas las siguientes:
La duración de la fisioterapia para la enfermedad de Perthes puede variar de un paciente a otro, por diversos factores. Pudiendo ser necesaria más allá del marco terapéutico normal y puede durar años después de la completa curación de la patología.
En nuestro canal de YouTube podrás visualizar variedad de vídeos con información variada, realizados por profesionales especializados en el área ortopédica y pediátrica. Teniendo en cuenta que se trata de una afección progresiva que se desarrolla por etapas, es importante consultar con tu fisioterapeuta antes de llevar a cabo algunas de las presentes recomendaciones. Una vez aclarado esto, te dejaremos algunos vídeos que te ayudaran a incentivar una marcha funcional y a reducir las molestias en la ingle y la cadera del niño una vez haya culminado el proceso de reparación ósea:
Diferentes estructuras musculares pueden resultar acortadas durante el proceso de esta patología, una de ellas son los músculos aductores. Es por ello que te recomendamos ver el siguiente vídeo, en donde obtendrás importante información sobre cómo llevar a cabo un estiramiento efectivo en los músculos aductores:
El principal flexor de la cadera resulta ser un músculo fundamental para la biomecánica de la región lumbopélvica y de la cadera, aprende a como estirarlo correctamente de pie y sentado en el vídeo a continuación:
Otros músculos afectados en el desarrollo de esta patología, resultan ser los isquiotibiales. Existen variedad de técnicas de estiramiento disponibles, sin embargo, en el siguiente vídeo te mostraremos las dos técnicas más efectivas para flexibilizar este importante grupo muscular del muslo:
Los cuádriceps resultan ser un grupo muscular importante para lograr un desarrollo eficiente de la marcha, es por ello que te dejaremos en el siguiente vídeo, una rutina progresiva de ejercicios enfocados en el fortalecimiento de este grupo muscular:
En el siguiente vídeo, te presentaremos un excelente ejercicio para fortalecer el psoas y mejorar la flexibilidad de la cadera. Debemos recordar que, aunque el psoas es un flexor de cadera no es el único, algunas veces, cuando el psoas está debilitado, otro músculo realizará el movimiento, generando a largo plazo dolores y molestias.
En el siguiente vídeo te mostramos un simple ejercicio para fomentar la capacidad de equilibrio y coordinación, capacidades frecuentemente alteradas posterior a la regeneración ósea de las caderas:
El pronóstico es bastante favorable en la mayoría de los niños diagnosticados con esta afección de salud y su curación completa es posible en el transcurso de 2-5 años. Si bien algunos niños pueden tardar algunos meses en sanar, otros pequeños pacientes pueden tardar más de cinco años en regenerar completamente el tejido óseo afectado. La duración y el curso dependen, entre otras cosas, de la edad de paciente, y del alcance y la gravedad de la enfermedad.
Por lo general, si el momento del diagnóstico se da una temprana edad (<6 años) equivale a un mejor resultado del proceso de curación. De igual manera, una terapia temprana, aumenta la probabilidad de que el tejido óseo destruido vuelva a sanar sin complicaciones. Sin embargo, en algunos casos el resultado del proceso de curación de la patología, es una deformidad de la cabeza femoral, que conlleva a la aparición temprana de coxartrosis y otras complicaciones.
Es importante destacar, que incluso después de que la enfermedad haya concluido su proceso de reparación, y el niño con este diagnóstico haya alcanzado la edad adulta, la cadera no es tan resistente como la de los demás. Para evitar el desarrollo posterior del desgaste de las articulaciones, se debe tener en cuenta que es necesario evitar las fuertes cargas sobre la articulación coxofemoral al optar por una profesión y un estilo de vida específico.