

La respiración constante es vital, inhalamos y exhalamos varias veces cada minuto, esto sucede de manera casi automática sin que nos enfoquemos realmente en ello. Pero cuando se padece de asma, este proceso ya no es llevado a cabo de manera óptima, debido a que el tracto respiratorio se inflama como respuesta a ciertos estímulos (frío, polvo polen). En el siguiente artículo te hablaremos más sobre esta enfermedad respiratoria:
Ya sea que estemos haciendo ejercicio, leyendo un libro o durmiendo, la respiración es una acción vital que realiza nuestro cuerpo de manera constante.
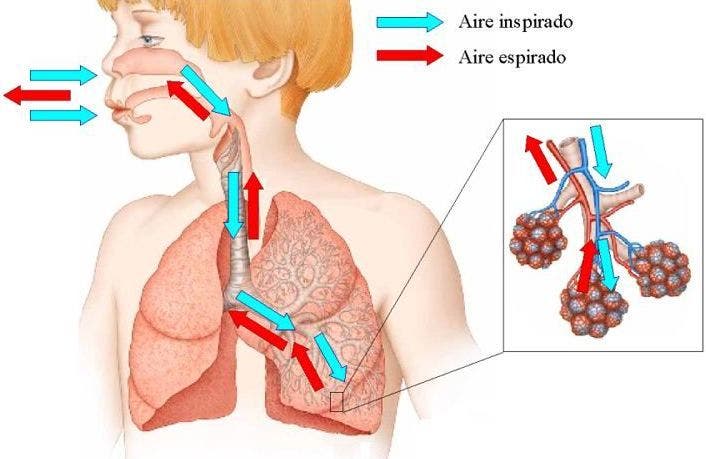 Cuando respiramos, nuestro cuerpo libera dióxido de carbono (exhalación) y absorbe oxígeno nuevo necesario (inhalación) para llevar a cabo distintos procesos vitales del organismo.
Cuando respiramos, nuestro cuerpo libera dióxido de carbono (exhalación) y absorbe oxígeno nuevo necesario (inhalación) para llevar a cabo distintos procesos vitales del organismo.
Cómo podrás observar la estructura de nuestro sistema respiratorio es similar a la de un árbol (pero boca arriba): con un tronco (tráquea), dos grandes ramas principales (bronquios principales), muchas ramas pequeñas (bronquios y bronquiolos) y muchas hojas al final de las ramas más pequeñas (alvéolos).
En estas ultima estructura se produce una acción de intercambio (aire-sangre) en las paredes alveolares. Los productos de desecho de la sangre (dióxido de carbono) son rechazados y exhalados.
Al mismo tiempo, la sangre absorbe oxígeno nuevo a través del aire inhalado. A través de los glóbulos rojos, el oxígeno se distribuye por todo el cuerpo. Todo este proceso es llevado a cabo en las vías respiratorias finales, o sea, solo ocurre en los alvéolos. Por lo tanto, es importante que el aire que respiramos llegue sin obstáculos a esta región.
El ritmo de respiración no es siempre el mismo. A veces respiramos más rápido y menos profundo o más lento y más profundo. Esto se debe a varias razones, por ejemplo, si nuestro cuerpo necesita mucha energía, usa rápidamente el oxígeno disponible. Prontamente, las reservas de oxígeno de los glóbulos rojos se agotan y deben reponerse rápidamente, por lo que respiramos más rápido para responder a la demanda.
Pero en el proceso de la respiración, no solo respiramos componentes útiles del aire, como el oxígeno, sino también sustancias nocivas, las cuales pueden ser gaseosas o estar formadas por pequeñas partículas sólidas (por ejemplo, partículas de polvo u polen). Si nos aclaramos la garganta mediante la tos, podemos sacar de los bronquios, la tráquea y la laringe todas estas partículas que no pertenecen allí.
Sin embargo, algunas de estas sustancias no se vuelven a exhalar, sino que se adhieren a la mucosa bronquial, pudiendo irritarlas e inflamarlas conduciendo a afecciones de salud como el asma.
Esta enfermedad crónica es reconocida desde las primeras civilizaciones, siendo la civilización China en 2600 a.C. la primera en mencionarla, esta describió su clínica: dificultad respiratoria y sibilancias (silbido al respirar). La palabra "Asma" significa falta de aliento y proviene del griego, este término fue acuñado por el padre de la medicina Hipócrates, este además relacionó la aparición del asma con desencadenantes ambientales. Más adelante en el tiempo, alrededor de 1700 DC Jean Baptiste Van Helmont, mencionó que esta afección de salud comienza en "las tuberías de los pulmones". El primero en descubrir una relación entre el asma y el polvo fue Bernardino Ramazzini, quién además identificó el "asma inducida por el ejercicio". A medida que pasaban los años fueron muchos los enfoques terapéuticos y descripciones clínicas propuestas por diversas personas.
El término "asma" fue acuñado por el padre de la medicina Hipócrates.
Hasta que a finales del siglo XIX Henry Hyde Salter refino toda la información disponible sobre esta afección crónica y definió el asma como "disnea paroxística de un carácter peculiar con intervalos de respiración normal entre ataques". Seguidamente en 1892, el llamado padre de la medicina moderna, el canadiense Sir William Osler indicó que el asma era una inflamación de las membranas bronquiales, acompañada de un espasmo de los tubos bronquiales, estrechamente relacionados con la fiebre del heno (rinitis alérgica) y que a menudo se presenta en pacientes pediátricos.
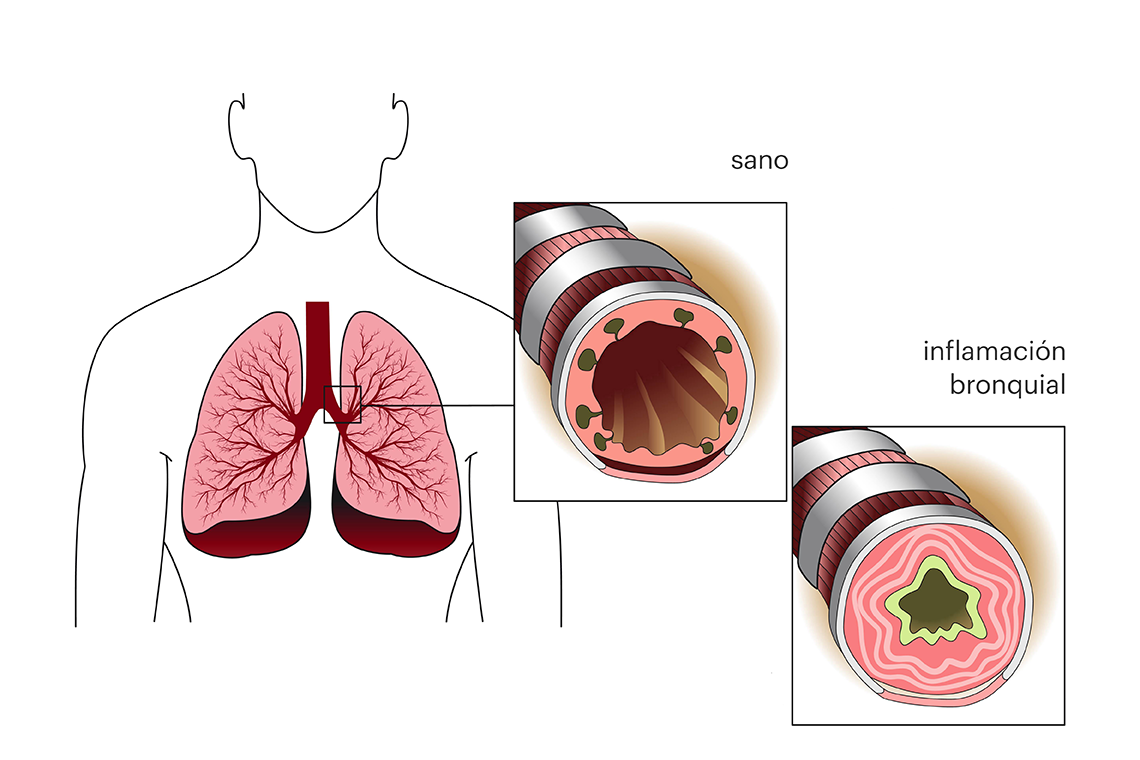
Con toda la información anteriormente expuesta, podemos decir que el asma bronquial es una enfermedad pulmonar permanente (crónica), en donde el tracto respiratorio (bronquios) reacciona con una inflamación rápida y permanente (inflamación bronquial) como respuesta a desencadenantes considerados inofensivos como el aire frío, la niebla, el esfuerzo físico, el estrés mental, el polen o los ácaros.
A diferencia de la bronquitis, que también es una inflamación del tracto respiratorio, la inflamación bronquial es persistente en esta afección de salud.
En la siguiente imagen podrás observar como se ve un bronquio sano y uno que está afectado por esta enfermedad:
El asma ocurre en episodios, por lo que existen periodos intermedios, en donde los síntomas mejoran o desaparecen por completo. Sin embargo, durante los ataques, la acción de inhalar y exhalar puede resultar muy difícil de realizar, esta última puede resultar particularmente más difícil por lo que es posible escuchar durante la exhalación silbidos o pitidos. En algunos casos, en cada respiración queda algo de aire en los pulmones, a esto se le llama hiperinsuflación. El intercambio de oxígeno solo funciona hasta cierto punto, por lo que también puede haber en algunos casos una falta de oxígeno en la sangre.
Esta afección de salud se presenta en dos diferentes formas: asma no alérgica o intrínseca y alérgica o extrínseca. Las características de ambas son las siguientes:
Como su nombre indica, esta surge cómo una reacción alérgica. Los desencadenantes son ciertas sustancias, (alérgenos), como el polen de las plantas, los ácaros o el pelo de los animales, entre otros. Este tipo se basa en una predisposición hereditaria. A menudo comienza en la infancia o adolescencia.
En este tipo, una infección de las vías respiratorias generalmente conduce al asma en la edad adulta (a partir de los 30 años), sin embargo, existen otras causas relacionadas, como estímulos inespecíficos (esfuerzo, resfriado, contaminantes). Este tipo de subdivide en varios fenotipos, de los cuales destacamos los siguientes:
Esta enfermedad puede conllevar variadas complicaciones que afecten la vida de quien la padece, algunas de ellas son:
La complicación más temida es un ataque de asma potencialmente mortal, el cual no se pueda interrumpir con medicamentos y dure más de 24 horas, puede conducir a una falla en el intercambio gaseoso que acontece en los pulmones, ocasionado un suministro insuficiente de oxígeno al enfermo. En el peor de los casos, si el paciente no recibe el tratamiento a tiempo, este puede morir.
Su prevalencia es mayor en niños (9.5%) que en adultos (7.7%). En la actualidad, el 8.4% de la población estadounidense tiene asma, mientras que el 4.3% de la población mundial la padece, y ambos números siguen en aumento. Para el año 2016, en España se reportaron 23.125 altas hospitalarias por esta afección de salud y en 2017 aproximadamente 1118 españoles fallecieron como consecuencia de esta enfermedad crónica. A nivel mundial su tasa de letalidad es baja en comparación con otras afecciones respiratorias, para 2005 se reportaron 255.000 personas fallecidas por esta causa.
El #Asma, afecta a unas 235 milliones de personas en el mundo. https://t.co/yMCdtbRcH4 pic.twitter.com/0dQUiTyvBH
— gob.mx (@gobmx) May 7, 2017
La clínica que ocasiona esta enfermedad es la misma indiferentemente del tipo, ya que todas conducen al broncoespasmo del músculo liso bronquial y consecuente estrechamiento de los bronquios (obstrucción de las vías respiratorias), que a su vez desencadena los siguientes síntomas:
Un ataque de asma a menudo se desencadena por ciertos estímulos, los llamados desencadenantes. Las causas típicas son, por ejemplo, la exposición al humo del tabaco, polen u otras sustancias que causan alergias, pero también existen otros desencadenantes, como el estrés y el ejercicio. Las señales que te indican que estas padeciendo de un ataque de asma son:
Un ataque de asma puede comenzar de manera leve y convertirse en una situación peligrosa y hasta mortal.
El asma causa inflamación de la membrana mucosa en las vías respiratorias inferiores, provocando a la vez una sobreproducción de moco y un aumento significativo de la circulación sanguínea. Esta enfermedad también produce células mensajeras que provocan calambres en los músculos bronquiales (broncoespasmo), que ocasionan que las vías aéreas se vuelvan tan estrechas, que ya no es posible transportar suficiente aire por ellas. Lo que ocasiona finalmente dificultad para inhalar y exhalar, tos, sibilancias o pitidos al respirar y los demás síntomas anteriormente mencionados.
Dos factores causales se unen para originar esta afección de salud: primero, una predisposición genética que hace que los bronquios sean particularmente sensibles a ciertos estímulos, y segundo, desencadenantes externos, como alérgenos, infecciones o aire frío, los cuales pueden causar los ataques respiratorios típicos de esta afección respiratoria.
Dependiendo del desencadenante, se hace una distinción entre asma alérgica y no alérgica.
Si es de tipo alérgica, normalmente ocurre durante la infancia y aparece debido a ciertos desencadenantes externo (alérgenos), Por el contrario, el tipo no alérgico generalmente solo se desarrolla en el curso de la vida adulta y no ocurre como una respuesta alérgica. Los desencadenantes en cada tipo son:
Los síntomas ocurren especialmente cuando los pacientes han estado expuestos a ciertos alérgenos. Los desencadenantes típicos del tipo alérgico son:
En el tipo no alérgico, el ataque de asma es causado por estímulos no específicos. Estos incluyen:
Ciertas circunstancias y condiciones pueden favorecer la aparición de esta afección de salud:
Esta afección no es del todo prevenible, ya que existen factores genéticos inmodificables. Un riesgo conocido para el desarrollo posterior de asma bronquial es la exposición a alérgenos durante la primera infancia. Por lo cual, si se conoce que existen relaciones consanguíneas con familiares que han padecen asma o alergias que predispongan una hipersensibilidad bronquial, es necesario evitar el contacto con alérgenos como los ácaros y el humo de tabaco durante el primer año de vida, ya que en este periodo es particularmente peligroso.
Un riesgo conocido para el desarrollo posterior de asma bronquial es la exposición a alérgenos durante la primera infancia.
El contacto constante con el alérgeno se puede reducir significativamente mediante el uso de almohadas y colchón anti ácaros o antialérgicos. Sin embargo, esto en algunos casos podría ser contraproducente ya que varios estudios actuales sugieren que la higiene excesiva en la primera infancia promueve el desarrollo de alergias. Otras medidas preventivas son:
Algunos de los diagnósticos que desarrollan síntomas similares a esta afección respiratoria son:
Con preguntas y exámenes clínicos específicos, un neumólogo puede diferenciar cuál es la afección presente.
Antes de poder obtener el diagnóstico correcto de esta afección, se llevan a cabo numerosos exámenes. Al principio, el médico o neumólogo realiza una anamnesis para obtener una imagen precisa de los síntomas que refiere el paciente. También se indagará sobre enfermedades anteriores y enfermedades de la familia, realizando preguntas precisas y pertinente al respecto, además se investiga la presencia de alergias y los estímulos que desencadenan los síntomas.
Seguidamente el especialista procede a realizar el examen físico, en el cual se prestará especial atención a los movimientos de su pecho, su frecuencia respiratoria y las restricciones presentes. También observa el color de tus uñas y labios, si estos son azulados, esto indica una falta de oxígeno en la sangre y por ende una alteración en el intercambio gaseoso.
Durante este examen clínico, el médico o neumólogo lleva a cabo una auscultación, con la cual escucha tus pulmones a través del estetoscopio; si se escucha un silbido y un pitido mientras respira es indicativo de una obstrucción bronquial.
Para poder diagnosticar el asma, se necesitan más exámenes. Estos incluyen:
En esta prueba se miden el flujo respiratorio, varios volúmenes respiratorios y dinámicas de respiración. La medición se lleva a cabo mediante un neumotacógrafo, que mide el flujo de aire (espirometría), o un pletismógrafo corporal, que registra el cambio en el volumen pulmonar. Debido a las vías respiratorias estrechas, los asmáticos tienen valores más bajos, especialmente al exhalar. También tiene más aire en los pulmones después de exhalar.
Una vez confirmado el diagnostico, el médico o neumólogo también puede realizar una prueba de provocación para verificar si se trata de asma no alérgica.
Después del primer examen de la función pulmonar, el paciente inhala un irritante inespecífico (metacolina) que no desencadena alergias y repite la prueba poco después. La metacolina irrita los músculos bronquiales y hace que se contraigan. Si los valores respiratorios se deterioran, esto sugiere asma no alérgica.
La radiografía de tórax se usa para descartar otras enfermedades que a veces pueden causar síntomas similares al asma. Estos incluyen enfermedades infecciosas como la neumonía o la tuberculosis o ciertas enfermedades del corazón. La bronquitis crónica o EPOC a veces es similar en apariencia al asma.
Con la ayuda de un análisis de sangre, el especialista puede medir qué tan bien los pulmones están oxigenando la sangre y eliminando el dióxido de carbono. En asmáticos, estos valores generalmente cambian durante un ataque de asma. También se puede usar el análisis de sangre para determinar si se trata de un asma alérgico o no alérgico.
Si se ha confirmado la sospecha de asma alérgica, es importante encontrar el desencadenante exacto. La prueba Prick test (test cutáneo) es adecuada para esto. Primero se rasca ligeramente la capa superior de la piel, luego se aplican soluciones que contienen sustancias propensas a alergias (alérgenos). Si el alérgeno desencadenante está presente, el cuerpo reacciona con una reacción alérgica local después de 5- 60 minutos. Una prueba es positiva si se forman ronchas o la piel se pone roja.
El asma no es curable, pero mediante algunas medidas terapéuticas es posible controlar la enfermedad. De esta manera, los pacientes pueden mantener en gran medida su calidad de vida, constituida por un rendimiento físico completo. El tratamiento médico se divide en terapia básica, terapia durante los ataques y tratamiento de prevención. Los métodos de tratamiento para el control del asma correspondientes a cada etapa son variados.
El tratamiento médico para esta afección respiratoria está basado en el uso de medicamentos. Los medicamentos utilizados hacen que los síntomas desaparezcan y evitan que la enfermedad progrese. La acción de esta terapia se enfoca en tres cosas: relajación muscular, desinflamación de la mucosa bronquial, control de la hipersensibilidad de los bronquios y aumento de la formación de moco viscoso. Para ello se utilizan los siguientes grupos de medicamentos:
En el caso de un ataque agudo, inicialmente el médico indica el uso de los medicamentos anteriormente mencionados para el control del asma. En caso de ataques graves, el médico administra glucocorticoides por vía intravenosa. Los ataques de asma graves y potencialmente mortales también se tratan con bromuro de ipratropio. Este medicamento también causa broncodilatación. Además, también con estos medicamentos se administra oxígeno a través de una cánula nasal o sonda de intubación endotraqueal.
Este abordaje terapéutico está enfocado en reducir y evitar los desencadenantes del asma bronquial (por ejemplo, aire frío o polvo) en la medida de lo posible. otras medidas de prevención es abstenerse de fumar, cambio de profesión si en su lugar de trabajo se encuentra constantemente expuesto a desencadenantes (por ejemplo, vapores metálicos). Si en el caso que el ejercicio sea un desencadenante, evitar realizar los intensos y seleccionar actividad física de una intensidad más adecuada.
Variados estudios científicos muestran que la fisioterapia puede mejorar los síntomas, así como también reducir la frecuencia y la gravedad de los ataques de asma. Con ella es posible entrenar la respiración, fortalecer el cuerpo, así como también mejorar la capacidad respiratoria en general. Por lo cual la fisioterapia respiratoria es una excelente opción terapéutica, compuesta por variedad de técnicas y herramientas que pueden mejorar la calidad de vida de quien padece de esta enfermedad. Siendo estas las siguientes:
Es importante destacar que el tratamiento fisioterapéutico puede reducir la dependencia de una persona a los medicamentos, así como la frecuencia y la gravedad de futuros ataques.
Contamos con variados especialistas en fisioterapia respiratoria que te brindarán importantes consejos mediante vídeos, que te ayudarán a mejorar la capacidad respiratoria reducida por esta enfermedad. A continuación, te dejamos algunos vídeos de nuestro canal de YouTube FisioOnline que pueden ayudar a mejorar la calidad de vida, respiración y habilidades físicas de una persona asmática.
Primeramente, es importante que conozco los componentes anatómicos que te ayuda a respirar, así como también a como evaluar y tratarlos mediante el entrenamiento de la respiración
En el siguiente vídeo aprenderás como relajar mediante un automasaje al musculo diafragma, el cual es el protagonista principal en la respiración. Esta técnica te ayudará a mejorar su funcionamiento y por ende también te ayudará con tu flujo respiratorio.
La fisioterapia respiratoria es una excelente alternativa para las personas asmáticas, en el siguiente vídeo te dejaremos información importante, una serie de consejos y ejercicios para mejorar y aumentar la capacidad pulmonar durante los movimientos de inspiración y expiración
La nutrición es un componente fundamental para mantener todos los sistemas en óptimo rendimiento, si esta no es la adecuada puede afectar también al sistema respiratorio. Obtén en el siguiente vídeo importante información sobre la influencia negativa que puede tener ciertos alimentos en el desarrollo y agravamiento del asma
El asma bronquial es una enfermedad crónica, lo que significa que dura toda la vida. Sin embargo, si se diagnostica temprano y se trata consistentemente en niños, sanará en aproximadamente la mitad de los niños después de la pubertad. En cuanto a los adultos, si es detectada y tratada de manera temprano, los asmáticos obtienen una reducción significativa de los síntomas.
Es una enfermedad incurable que en algunos casos puede resultar mortal.
Los síntomas de la enfermedad pueden empeorar repentinamente o incluso mejorar significativamente, un curso ondulante de bajadas y subidas es típico del asma. El asma crónica no tratada puede provocar daños permanentes en el corazón y los pulmones. Debido a los procesos de remodelación en el tejido pulmonar, el corazón está cada vez más estresado y puede surgir una insuficiencia cardíaca crónica (cor pulmonale) Por lo tanto, es importante llevar a cabo la terapia prescrita para el control del asma de manera consistente, evitando los desencadenantes, así como los factores de riesgo, como el fumar.