El linfedema es un término que en ocasiones puede parecer algo extraño, nuevo o preocupante, esto debido a la falta de información sobre esta patología que afecta al sistema linfático.
Al igual que otros sistemas del cuerpo humano el sistema linfático puede verse afectado o lesionado, por lo que conocer a detalle sobre él es de gran importancia, así como saber cuales son las posibles lesiones o patologías que pueden afectarlo.
Pero, ¿Qué es el sistema linfático?
Así como el sistema circulatorio es el encargado de transportar la sangre en nuestro cuerpo, el sistema linfático también cumple una función circulatoria, pero en este caso de un líquido llamado linfa (líquido incoloro que contiene glóbulos blancos, grasas, proteínas y sales).
Este sistema es un sistema de tipo cerrado, que inicia su función desde los tejidos corporales, posteriormente en los vasos linfáticos y por último desembocando en la sangre.
"Es un sistema de tipo cerrado, que inicia su función desde los tejidos corporales, posteriormente en los vasos linfáticos y por último desembocando en la sangre."
Las funciones de este sistema son por consiguiente el transporte del líquido de los tejidos (sustancia proteicas) a la sangre, así como la recolección de las moléculas de grasa que son absorbidas en los capilares linfáticos ubicados en el intestino delgado. (1) además de filtrar la linfa y destruir las posibles sustancias extrañas que en ella se encuentren.
¿Qué es el linfedema?
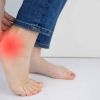
El linfedema es una afección en la que se produce la acumulación del líquido linfático a nivel del tejido adiposo, esto debido a una falla en el transporte de la linfa, originando así un proceso inflamatorio en el que el edema es característico.
¿Cuáles son las causas del linfedema?
La aparición del linfedema va de la mano de la presencia de un problema en la reabsorción de las proteínas, sales, grasas, etc; contenidas en la linfa, generando así que dicho líquido se acumule y aparezca el edema.
Específicamente el linfedema puede producirse o estar causado por:
- Una alteración mecánica u obstrucción del flujo linfático debido a un bloqueo de los ganglios linfáticos
- Una alteración dinámica en la que la cantidad de linfa a evacuar es mucho mayor a la capacidad de transporte que tienen los colectores linfáticos
Así mismo pueden existir otras causas probables de la aparición de un linfedema, estas dependen del tipo de linfedema presente:
- Linfedema Primario: este tipo de linfedema puede estar asociado a causas congénitas como la presencia del Sindrome de Milroy o a la presencia de un linfedema precoz en la infancia o adolescencia.
- Linfedema Secundario: producto de procesos infecciosos a repetición, procesos inflamatorios, traumáticos debido a accidentes o cirugías, afecciones neoplásicas, compresiones externas debido a cáncer, procesos parasitarios o la presencia de un flebolinfedema.
¿Cuáles son los tipos y estadios del linfedema?
Como se ha explicado anteriormente el linfedema puede clasificarse en dos tipos, el primario y secundario, estos pueden diferenciarse de acuerdo a la etiología de su aparición.
- El linfedema primario suele aparecer por una anomalía en el desarrollo del sistema linfático durante la infancia o adolescencia, pudiendo aparecer los signos y síntomas desde el momento del nacimiento o con el pasar de los años de vida.
- El linfedema secundario es producto de daños en el sistema linfático por causas como el cáncer, cirugías, infecciones o traumatismos.
Estudios indican que las causas de linfedema en países subdesarrollados radican en la presencia de procesos infecciosos que atacan y dañan el sistema linfático, mientras que en los países desarrollados su aparición es consecuencia de tratamientos quirúrgicos para el cáncer. (3)
Por otra parte de acuerdo al estado evolutivo en el que se encuentre el linfedema hablaremos de tres estadios:
- Estadio I: en este estadio se encuentran características de edema parcial, que logra disminuir con el reposo, lo que quiere decir que existe una acumulación precoz de líquido y que puede mejorar con la elevación de la extremidad afectada o terapia de compresión.
- Estadio II: en este segundo estadio el edema se vuelve permanente y logra acentuarse a nivel de los pliegues cutáneos.
- Estadio III: en este último estadio se puede visualizar una elefantiasis con hiperqueratosis y papilomatosis cutánea, evidenciando cambios tróficos en la piel.
¿Cuáles son los síntomas y signos del linfedema?
Los síntomas y signos del linfedema dependen del estado evolutivo de la patología, pero en primera instancia el síntoma característico es la presencia de un edema de tipo blando que es depresible al tacto (signo de fóvea).
Así mismo otros de los signos y síntomas presentes son:
- Sensaciones de pesadez y aumento de volumen de la extremidad
- Posibles alteraciones en la piel
- Alteraciones en la movilidad y por ende reducción en la movilidad general de las extremidades
- Debilidad y disminución de la flexibilidad de la extremidad
- Problemas circulatorios
- Fibrosis de la piel
- Asimetrías en las extremidades
- Presencia de molestias o dolor
- Enrojecimiento, sensación de calor y piel brillosa
- Presencia de ampollas en casos más graves
Es importante tener en cuenta que los signos y síntomas del linfedema pueden iniciar de forma lenta, por lo que un buen diagnóstico y valoración será esencial para lograr detectar de manera correcta la presencia o no de éste.
"Un buen diagnóstico y valoración será esencial para lograr detectar un linfedema"
De igual forma el linfedema también puede aparecer de forma súbita por lo que es necesario la atención temprana para lograr encontrar el tratamiento más adecuado.
¿Cuáles son los factores de riesgo del linfedema?
Existen diversos factores de riesgo que aumentan la probabilidad de sufrir y desarrollar un linfedema, conocerlos es importante para ayudar a comprender sus posibles causas y con ello reducir el riesgo del linfedema (4):
- La edad avanzada
- El sobrepeso u obesidad
- La artritis reumatoide o psoriásica
- Procedimientos quirúrgicos
- Disecciones axilares
- Tumores ganglionares
- La radioterapia axilar
- Mastectomías
- Celulitis recurrente
- La fibrosis
- La flebitis
Ante la presencia de cualquiera de estos factores de riesgo es recomendable tener en cuenta la valoración previa por parte del médico tratante para de esta forma direccionar el tratamiento y los estudios a realizar, a fin de dar con un diagnóstico correcto.
¿Cuál es el diagnóstico diferencial del linfedema?
El diagnóstico diferencial del linfedema requiere de una valoración y evaluación exhaustiva de la sintomatología presente, además de la realización de estudios que permitan certificar la presencia de una lesión o daño en el sistema linfático.
- En primer lugar el examen físico, la medición volumétrica de la extremidad afectada es la parte principal del diagnóstico del linfedema.
- Por otra parte, la realización de un eco doppler puede ayudar a descartar la presencia o no de un linfedema, de un edema traumático o de la presencia de una insuficiencia venosa.
- La linfocintigrafía isotópica es otra herramienta utilizada en el diagnóstico del linfedema, este estudio tras la aplicación de una inyección subdérmica con contraste sirve para verificar la dinámica del flujo del líquido linfático.
- Otro de los estudios a realizar puede ser la linfo-resonancia magnética (MRL) la cual es capaz de encontrar o no cambios en la anatomía de los vasos linfáticos o en los linfonodos.
- Por último la linfografía con verde indocianina (ICG) es otra de las alternativas de estudios a realizar, esta consiste en la aplicación de una inyección subdérmica en los espacios interdigitales de la extremidad afectada, observando tras una cámara fluorecente la ubicación de los vasos linfáticos que son permeables.
¿Cuál es el tratamiento del linfedema?
El objetivo del tratamiento conservador para el linfedema es lograr una equidad en las proteínas contenidas en el líquido linfático, así como mejorar la capacidad de transporte de la linfa, por lo que el abordaje multidisciplinar se hace necesario.
Dentro de los objetivos de tratamiento encontramos:
- Reducir el volumen del miembro o miembros afectados
- Tener una recuperación funcional
- Disminuir o desaparecer el dolor
- Mejorar las condiciones en las que se puede encontrar la piel
- Reducir la posible fibrosis de los tejidos
- Prevenir y tratar los posibles procesos infecciosos
Para lograr cumplir con los objetivos del tratamiento conservador, es necesaria la intervención fisioterapéutica de la mano del abordaje y chequeo médico así como de la colaboración personal de la persona que sufre del linfedema, parte del tratamiento a utilizar es:
- Mejoras en la higiene y alimentación: la mejoras de la higiene inician con el secado adecuado y correcto luego del baño en las zonas interdigitales de los dedos, bien sea de las manos o pies, aplicación de cremas que permitan la hidratación de la piel, así como mejoras en la higiene postural sobre todo durante el período en el que la extremidad se encuentra elevada. De igual forma es importante cuidar los hábitos alimenticios evitando el consumo de alimentos ricos en colágenos para evitar un aumento en la viscosidad de la sangre y con ello mejorar la circulación.
- Aplicación del drenaje linfático manual DLM: la aplicación del drenaje linfático tiene como objetivo promover, estimular y abrir la función de los ganglios, a través de un masaje que requiere de maniobras suaves, rítmicas y lentas, que también acompañadas de una ligera presión ayudan a realizar un tipo de bombeo en la circulación de la linfa. Esta técnica en ningún momento debe ser dolorosa, ni producir enrojecimiento en la piel. Importante también conocer que esta técnica se encuentra contraindicada ante la presencia de procesos infecciosos, inflamatorios, trombosis venosa aguda, neoplasia con riesgo de metástasis, insuficiencia cardíaca o renal descompensada.
- Uso de la presoterapia: como tratamiento complementario a la aplicación del drenaje linfático se encuentra la presoterapia, la cual consiste en la aplicación de una compresión neumática para facilitar la evacuación del líquido linfático acumulado. Esta técnica básicamente consiste en una fase de contracción y una fase de relajación y al igual que el drenaje linfático también posee algunas contraindicaciones como los casos en los que se sospecha de una trombosis venosa profunda, infecciones dérmicas y especialmente en hipertensos no controlados.
- Aplicación de vendaje compresivo: tras la aplicación del drenaje linfático y la presoterapia sigue la aplicación del vendaje compresivo también denominado como método de Leduc, en el que dicho vendaje es colocado de manera distal a proximal, es decir en caso de estar afectada un miembro inferior o pierna inicialmente el vendaje comienza desde el pie hacia la cadera. Este vendaje requiere de una aplicación de mayor compresión durante la fase de contracción que durante la fase de relajación, para de estar forma facilitar el sistema de circulación linfática, el aumento de la presión en los tejidos, la disminución del proceso de filtración en el espacio intersticial y la protección en el tejido de lesiones tróficas.
- Uso de fármacos: la utilización de medicamentos como los linfofármacos y benzopironas también forma parte del tratamiento, en este caso del tratamiento médico, ellos con la finalidad de favorecer la reabsorción de proteínas, la estimulación de la fagocitosis, la permeabilidad de los vasos sanguíneos y la inhibición del proceso inflamatorio. Así mismo el uso de antibióticos también puede ser parte del tratamiento farmacológico en pro de prevenir y evitar procesos infecciosos
- Práctica de ejercicios: la realización de ejercicios activos que fomenten la mejora en la circulación y sobre todo el retorno venosos es sumamente importante, de igual forma las caminatas cortas y movilizaciones pasivas será de gran ayuda para favorecer el trabajo venoso linfático del cuerpo además de la movilidad y activación muscular.
- Apoyo psicológico: el apoyo psicológico es parte fundamental en el proceso de tratamiento y recuperación del linfedema. Esta fase del tratamiento en ocasiones suele pasar desapercibida y ser tomada como no necesaria o indispensable. Sin embargo, el aislamiento de quien sufre de linfedema es una de las características principales debido a los prejuicios sociales que se pueden sufrir, haciéndolos más vulnerables a sufrir de crisis depresivas, por lo que la ayuda por parte de este profesional será necesaria para lograr estimular la vida social, familiar y laboral aun cuando existe la presencia de esta patología.
- Otras alternativas: parte de tratamientos que complementan los medios y opciones anteriormente nombrados tenemos desde el ámbito fisioterapéutico la aplicación de láser, terapia manual, ultrasonido, entre otras técnicas que puedan a criterio del profesional de fisioterapia generar una mejoría significativa para la recuperación del paciente.
Además del tratamiento conservador en algunas instancias puede ser utilizado el tratamiento quirúrgico que en este caso puede manejarse en dos enfoques, uno fisiológico y otro ablativo (5).
- El tratamiento quirúrgico fisiológico se enfoca en restablecer la función linfática de la extremidad afectada, esto mediante el uso de técnicas que actúan sobre los canales linfáticos existentes y que aún funcionan, alguna de las herramientas quirúrgicas utilizadas son las anastomosis linfático-venosas y la transferencia de linfonodos vascularizados.
- Por otra parte el manejo quirúrgico ablativo se enfoca en la disminución del volumen excesivo de la extremidad lesionada, a través del uso de técnicas que resequen el tejido graso resultante de la cronicidad del linfedema.
Es importante acotar que en la actualidad a pesar de la evidencia que involucra el éxito de estos procedimiento y técnicas aún no existe un consenso establecido en su aplicación, haciendo necesario estudios que permitan establecer un correcto y adecuado método terapéutico.
¿Cuál es el pronóstico del linfedema?
El linfedema es una afección crónica que puede mejorar con la aplicación de tratamiento, aunque no suele tener curación completa si no una mejoría, esto quiere decir que, una vez que el linfedema se desarrolla y aparece no suele curarse.
"El linfedema es una afección crónica que puede mejorar con la aplicación de tratamiento"
El uso y aplicación de un tratamiento minucioso y acertado, en conjunto con el empleo de las medidas preventivas adecuadas pueden ser capaces de disminuir los síntomas asociados al linfedema, además de retardar o detener la progresión de esta enfermedad, todo esto con el fin de prevenir complicaciones.
¿Cuáles son las posibles complicaciones del linfedema?
La presencia del linfedema puede generar posibles complicaciones, sobre todo cuando no es tratada de manera temprana o de forma adecuada, algunas de las complicaciones pueden ser:
- Infecciones de la piel (celulitis): el líquido (linfa) acumulado genera un ambiente favorable para el desarrollo de gérmenes y bacterias, por lo que una mínima lesión en la extremidad afectada puede ser un punto de entrada para la infecciones. Algunas de las características a tener en cuenta para saber que posiblemente se esté ante un proceso infeccioso es que la piel tenga un aspecto inflamado y rojo, se note caliente y que al tocarla se sienta dolor.
- Septicemia: una celulitis no tratada puede llegar al torrente sanguíneo y desencadenar una septicemia, la cual es una afección que pone en riesgo la vida del paciente. Esta complicación ocurre cuando la respuesta del organismo ante una infección provoca daños en sus propios órganos.
- Drenaje a través de la piel: al presentar una hinchazón grave en las extremidades, el líquido linfático buscará drenar a través de pequeñas roturas en la piel o causar ampollas.
- Cambios en la piel: en algunos de los casos las personas con linfedema muy grave, pueden presentar cambios en la piel de la extremidad afectada ya que puede engrosarse y endurecerse, adquiriendo así el aspecto de la piel de un elefante o en su defecto una fibrosis de los tejidos.
- Cáncer: el cáncer a nivel de los tejidos blandos es una forma muy poco frecuente, pero puede ser una de las complicaciones a desarrollarse como consecuencia de los casos más graves del linfedema, sobre todo cuando estos no reciben ningún tipo de tratamiento.
¿Cuáles son los cuidados y recomendaciones del linfedema?
Ante el padecimiento de linfedema es importante tener en cuenta ciertas recomendaciones y cuidados para ayudar a evitar posibles complicaciones, algunas de ellas son:
- Mantener una buena higiene y cuidado de la piel
- Evitar el uso de productos irritantes para la piel
- Mantener posturas de elevación en la extremidad o extremidades afectadas para favorecer el retorno venoso
- Evitar el daño en la piel producto de heridas, picaduras o quemaduras
- Evitar la exposición excesiva al frío o calor
- Evitar el uso de objetos o ropa apretada
- Tener una buena higiene y sumo cuidado con la aplicación de la manicura o pedicura
- Tener una alimentación balanceada baja en consumo de sal
- Evitar el sobrepeso
- No tomar la tensión arterial en el brazo que presenta linfedema (en caso de ser en miembro superior el linfedema)
- No depilarse, a fin de evitar cualquier tipo de herida o infección porosa
- Evitar el consumo de tabaco y alcohol
- Evitar la extracción de sangre, vacunas o agujas de acupuntura en el miembro afecto
- Evitar los sobreesfuerzos y posturas forzadas en el miembro afligido
- Realizar ejercicio físico suave a moderado de manera diaria, a fin de evitar limitaciones en la movilidad
El diagnóstico y tratamiento del linfedema supone un gran reto que involucra a todo un equipo multidisciplinario, así como del estudio actualizado de nuevas tecnologías y técnicas a utilizar para lograr una mejoría significativa en el menor tiempo posible, aunque es importante acotar que también es relevante el papel del paciente ante el proceso de recuperación, ya que el interviene en el éxito de su mejoría.
"El diagnóstico y tratamiento del linfedema supone un gran reto que involucra a todo un equipo multidisciplinario, así como del estudio actualizado de nuevas tecnologías y técnicas"
Aunque se tiene claro que el tratamiento mejora y no elimina o recupera a la persona en su totalidad, es importante tomar las medidas de tratamiento de manera temprana para lograr ganar la batalla contra el linfedema y de esta forma mejorar la calidad de vida de los pacientes que sufren de linfedema.