La lipodistrofia ginecoide o celulitis es una patología muy frecuente y que genera mucha demenda de tratamiento especialmente en las mujeres, dado su impacto estético y los actuales estereotipos de belleza.
Trataremos en este artículo, de arrojar un poco de luz sobre este dificil tema.
¿Qué es la lipodistrofia ginecoide o celulitis?
La lipodistrofia ginecoide, paniculosis o paniculopatía edemato fibroesclerótica, comúnmente conocida como celulitis, es una afección microvasculoconjuntiva de evolución esclerótica. Este desorden cursa con la desorganización del tejido celular subcutáneo por los depósitos de grasa localizados en la hipodermis y distribuidos en compartimentos envueltos por tejido conjuntivo. La patología, común en las mujeres (90%), se puede iniciar en la pubertad teniendo su máxima expresión hacia los 30 años, apareciendo preferentemente en abdomen, muslos, caderas y glúteos.
Causas o etiopatología de la celulitis.
La etiopatología no está identificada, sin embargo algunos autores ven su origen en la hiperpolimeración de los mucopolisacáridos del tejido conjuntivo de la dermis e hipodermis. Este hecho favorece el aumento de la permeabilidad vascular conllevando un incremento de edema intersticial y por tanto un trasudado plasmático con proteínas de origen sanguíneo en el tejido celular subcutáneo.
Al alterarse el correcto drenaje linfático de la zona se acumulan toxinas y catabolitos, los cuales se distribuyen de forma irregular conduciendo a un cambio del tejido adiposo comprimiendo vasos sanguíneos y nervios, lo que causará trastornos vasculares, cambios de temperatura local y dolor.
La progresiva retención de sustancias tóxicas desencadena una reacción fibrosa por la hiperactividad de los fibroblastos dérmicos, responsables de la formación de colágeno y mucopolisacáridos. Así, se va formando una matriz fibrosa y compacta, que tal como empeora disminuye el intercambio celular y favorece el dolor por la compresión de las terminaciones nerviosas.
En este proceso, los adipocitos quedan aislados por el colágeno, que sintetizarán mayor cantidad de triglicéridos engrandando su volumen. A su vez, las fibras de colágeno se esclerosan formado una lipoesclerosis. De este modo, surgen los nódulos celulíticos constituidos por tejido fibroso y en cuyo interior se encuentran triglicéridos, tirosina, globulinas y fibrina.
Factores causales
Este proceso puede verse inducido por factores predisponentes como la herencia, alteraciones hormonales o trastornos neurovegetativos y unos factores que lo favorecen como la alimentación y el sedentarismo.
La mayoría de autores sostienen que la herencia es el principal factor etiológico de la afección. Así, algunos de los desencadenantes hereditarios de la celulitis son el biotipo constitucional, la hipertrofia e hiperplasia adiposa, la lipofilia, hiperinsulinismo o linfopatías periféricas. Pero sin duda, junto a la herencia, el hiperestrogenismo adquiere una gran relevancia en el desarrollo de la celulitis.
El papel de los estrógenos en el desarrollo y empeoramiento de la lipodistrofia ginecoide es crucial. Tras la pubertad con la aparición de la menarquia se observa el acrecentamiento de la masa adiposa por la conversión de la androstenediona a estrógenos. Éstos potencian la actividad de los adipocitos, estimulan la formación de fibroblastos y células mesenquimatosas del panículo subcutáneo condicionando a su vez la microcirculación. La interrelación de los estrógenos con otras hormonas femeninas a lo largo de la vida de la mujer hará que, en determinados momentos el agravamiento de la celulitis sea latente, como es el embarazo, la lactancia, la menstruación o la menopausia.
No debe olvidarse el papel de la alimentación, el sedentarismo y los hábitos tóxicos, como el tabaco, como factores coadyuvantes del empeoramiento de la celulitis. Así, como de la presencia de estrés y trastornos psicológicos que conlleven una mayor concentración de catecolaminas que puedan estimular la lipogénesis.
Tipos de celulitis según sus características
Según las características de la lipodistrofia se distinguen cuatro tipos:
1. Lipodistrofia dura o compacta.
Ésta suele iniciarse en la adolescencia. El engrosamiento y dureza de los tejidos superficiales es muy marcado. Al aplicar movimientos deslizantes rotatorios es imposible movilizar los planos superficiales de la piel sobre los profundos. Con la maniobra del pliegue la piel aparece infiltrada con rugosidades, la típica piel de naranja, siendo difícil pellizcar los tejidos. Además los dedos perciben pequeños nódulos de consistencia dura y sequedad de la piel. Su forma no se modifica por la posición o movimiento corporal. Se acompaña de pies fríos y dolor al tacto. Normalmente se localiza en cara interna de rodillas y cara posterior de los glúteos y muslos.
2. Lipodistrofia flácida, difusa o blanda.
Es la forma más frecuente que aparece a partir de los 40 años, siendo típica en mujeres sedentarias. En la exploración se observa una piel flácida y móvil. Su forma cambia según la posición o presión del tejido. Al aplicar deslizamiento de los planos tisulares aparece un correcto desplazamiento de los superficiales sobre los profundos, siendo fácil pellizcar la piel. La infiltración venolinfática periférica hace que la celulitis flácida se acompañe de varices o telangiectasias. Este tipo puede darse en cualquier zona del cuerpo, aunque es más relevante en brazos y muslos.
3. Lipodistrofia edematosa.
Es la forma menos frecuente pero más grave que suele darse en la pubertad. Afecta sobre todo extremidades inferiores donde la piel de naranja es precozmente visible. La piel aparece brillante y delgada con manifestaciones tróficas por el daño de las capas epidérmicas con una infiltración de tejido más dura. El signo de Godet está presente por la retención de líquido intersticial, el cual se vuelve viscoso con proteínas de alto peso molecular. Es dolorosa al tacto y se acompaña de fatiga, hipotonía, edema, varices y telangiectaisas.
4. Celulitis mixta.
En este caso aparecen distintos tipos de celulitis, por ejemplo flácida en cara interna muslo y compacta a nivel de trocánter.
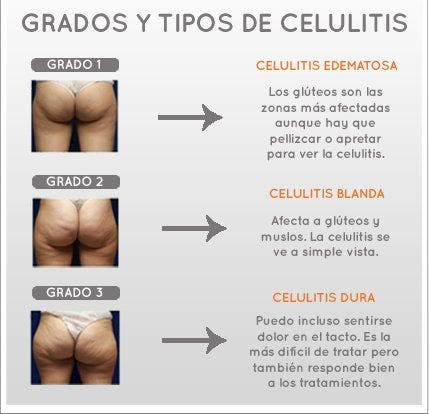
Grados de la celulitis según su estado o evolución.
Según el momento evolutivo en que se encuentra se distinguen cuatro grados:
I o fase de éstasis
Fase corta asintomática, en ocasiones reversible por sí sola. El cambio tisular se aprecia solo con movimiento o compresión de los tejidos y se acompaña de colapso vascular linfático y venoso con incremento de líquido intersticial.
II o fase exudativa
Hay déficit vascular en las zonas afectas conllevando una disminución de la temperatura local. Las modificaciones del tejido celular subcutáneo se aprecian sin necesidad de presionarlo, observándose la piel de naranja en bipedestación o a la presión, pero no en decúbito. A la palpación se percibe una disminución de la elasticidad cutánea por hiperplasia e hipertrofia de las fibras reticulares.
III o fase de fibrosis
Las irregularidades del tejido se incrementan por la degeneración fibrinoide, acompañándose de cambios en la coloración de la piel y dolor. La piel de naranja es visible en decúbito.
IV o fase de fibrosis cicatricial
Se acentúan los cambios vasculares y se intensifica el dolor por la compresión de los vasos y terminaciones nerviosas. A la inspección se observan macronódulos y retracciones del tejido.
Identificar correctamente el tipo y fase de la celulitis es básico ya que, cada momento o tipo precisa de una actuación específica de fisioterapia. Así, algunas de las técnicas que se emplean para su tratamiento son vacuoterapia, cavitación, drenaje linfático manual o presoterapia, endermologie o ejercicio, entre otras.
Para conocer los principipales tratamientos de fisioterapia en la lipodistrofia ginecoide os dejamos el siguiente artículo: https://www.fisioterapia-online.com/articulos/principales-tratamientos-de-fisioterapia-en-la-lipodistrofia-ginecoide