
¿Tienes dolor en la zona externa de la rodilla? ¿eres corredor o deportista? ¿después de correr se presenta dolor en la zona lateral de la rodilla? Si tus respuestas son afirmativas, es muy probable que padezcas de tendinitis de la fascia lata. Por la alta prevalencia que tiene esta lesión en corredores, es conocida como “Rodilla de corredor”, pero, su nombre medico es síndrome de la cintilla iliotibial. Aquí conocerás más acerca del Síndrome de la banda iliotibial (SBIT):
Términos como tendinitis de la fascia lata, síndrome de la banda o cintilla iliotibial y rodilla de corredor son usados para señalar una lesión no traumática que ocasiona la inflación del tendón del músculo tensor de la fascia lata y un fuerte dolor en la zona lateral de la rodilla, cuya causa se ve asociada principalmente al sobreuso de la banda iliotibial durante la flexo-extensión de las rodillas y secundariamente a una debilidad subyacente de los músculos abductores de cadera.
La primera descripción de esta lesión fue realizada por James W. Renne en 1975, quién basado en las investigaciones de anatomía y biomecánica de su época, describió el síndrome de la banda iliotibial (SBIT) o en inglés iliotibial band síndrome (ITBS), después de detectarla en un grupo de reclutas del Cuerpo de Marines de los EE. UU que padecían constante dolor lateral de rodilla durante el entrenamiento. Desde ese entonces se ha diagnosticado con frecuencia en ciclistas, esquiadores y jugadores de hockey, baloncesto y fútbol. Todas estas actividades deportivas dependen de un ciclo rápido y prolongado de flexión y extensión de las rodillas.
Cuando hablamos de fascia lata nos referimos a una placa o banda tendinosa, que proviene de la pelvis y se extiende desde el costado del muslo hasta la cabeza de la tibia. Esta banda tendinosa es la continuación distal del músculo tensor de la fascia lata, así como del tejido fascial del glúteo medio y el glúteo mayor. Por lo general, durante la marcha esta placa tendinosa se mueve sobre el borde externo de la rodilla con cada movimiento. En una carrera de larga distancia, este movimiento repetitivo y uniforme se lleva a cabo miles de veces. La sobrecarga (funcionamiento intensivo) y la carga incorrecta (por ejemplo, debido a una biomecánica alterada) pueden causar irritación en esta estructura y por ende dolor en la cara externa de la rodilla.
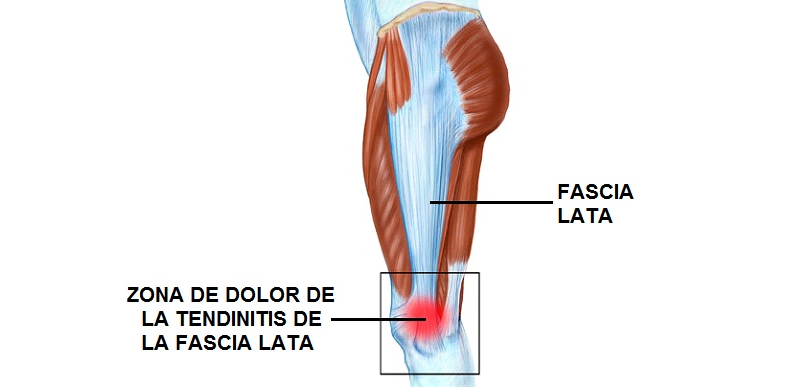
Teniendo en cuenta sus orígenes, una causa de la inflamación de la fascia lata se encuentra en la debilidad o acortamiento de los músculos de la cadera, ya que esto implicaría una mayor tensión sobre la región externa de la rodilla y por ende sobre la fascia lata. Esto nos demuestra que la alteración biomecánica que ocasiona esta afección, no sólo se encuentra en las rodillas, sino también en la cadera y en algunos casos en el pie. Existen muchos más factores causales que conducen a la irritación de la fascia lata, lo cuáles describiremos más adelante en el artículo…
Como hemos comentado se le llama rodilla de corredor por la alta prevalencia que tiene esta lesión en este tipo deportistas, sin embargo, también puede presentarse en atletas que participan en tenis, ciclismo, fútbol, esquí y levantamiento de pesas. Su incidencia varía de 1.6% a 12% en corredores y otros atletas de movimiento repetitivo. Se presenta con mayor frecuencia en mujeres que en hombres y rara vez afecta a personas que no practican actividad deportiva. De las personas afectadas por esta lesión destacamos al exfutbolista mexicano Carlos Salcido, quien presentó este diagnóstico en 2018.
Carlos Salcido presentó una compresión del ciático poplítio externo y tendinitis de la fascia lata en la rodilla izquierda, por lo que realizará trabajos de rehabilitación y se le hará un estudio este miércoles para descartar algo de mayor cuidado. pic.twitter.com/brYraSO9aO
— LOS DE CHIVAS(@LosDeChivas5) February 13, 2018
El síntoma más destacable de la tendinitis de la fascia lata es el dolor punzante en el exterior de la rodilla. Este dolor de rodilla en algunos casos puede ser tan intenso que la persona que padece esta lesión ya no puede caminar adecuadamente. Como regla general, el dolor se produce inicialmente solo al correr o durante el entrenamiento deportivo, y disminuye al adoptar posiciones de descanso (estar acostado o sentado), sin embargo, a medida que progresa la tendinopatía, el dolor puede irradiarse por la cara externa del muslo hasta la cadera, así como también aparecer con movimientos menos estresantes como los que se desarrollan al caminar, al descender de una bicicleta y al subir y bajar escaletas. Otros síntomas que pueden incluir el síndrome de la banda o cintilla ilio-tibial incluyen:
También en la etapa avanzada, la dolencia también ocurre cuando se sienta con las piernas dobladas fuertemente. Debido a la gran fricción entre la fascia lata y la protuberancia ósea, las rodillas de las personas afectadas a veces pueden generar un fuerte roce o crujido audible durante los movimientos de flexión y extensión.
Como destacamos al inicio esta afección se origina por una tensión incorrecta o excesiva sobre la banda ilio-tibial. Además, de la debilidad de los estabilizadores de la cadera (músculos aductores), su aparición puede verse favorecida por varios factores, tales como:
Teniendo en cuenta que varios de los factores causales pueden ser modificables, esta afección se puede prevenir en la mayoría de los casos. Especialmente si eres muy activo en deportes que impliquen correr largas distancias, hay algunas cosas que debes considerar si deseas prevenir este síndrome:
Una medida terapéutica altamente efectiva para prevenir esta lesión en corredores y deportistas es el ejercicio de estiramiento enfocado en la región externa del muslo. Es por ello que te mostramos en el siguiente vídeo cómo realizarlo correctamente:
Variadas enfermedades y lesiones musculoesqueléticas pueden ocasionar dolores en las rodillas, por lo cual para obtener un diagnóstico certero es necesario tener en cuenta las siguientes causas más comunes de dolor externo en las rodillas:
En caso de esta lesión, el diagnóstico se puede hacer con bastante rapidez a través de los síntomas que presenta el paciente. Además, el examen físico puede aportar importante información, que no sólo servirá para establecer el diagnóstico, sino para lograr diseñar un plan terapéutico adecuado. Durante el examen físico, el médico o fisioterapeuta moverá pasivamente la pierna mientras el paciente esté acostado y esperará a ver en qué movimientos el paciente indica dolores. Para lograr diferenciar el origen del dolor de otras patologías relacionadas, se llevan a cabo variedad de pruebas diagnósticas.
Las pruebas funcionales anteriormente mencionadas cuentan con un alto índice de especificidad y exactitud, por lo que las pruebas de imagen son usadas frecuentemente para descartar otras causas, estos estudios pueden consistir en una radiografía de la articulación (Rx) o un examen de resonancia magnética (RM). Además, un análisis biomecánico efectuado en un laboratorio de la marcha, puede resultar útil para la detección de los desbalances y los movimientos incorrectos causantes de esta lesión. En este estudio, se registra al paciente mientras se mueve con cámaras de alta velocidad.
Antes de diseñar el abordaje terapéutico, es importante establecer en qué fase se encuentra la lesión si es aguda o crónica. Cuando se trata de una lesión aguda, el médico indica reposo, el uso de hielo sobre la zona dolorosa, así con el uso de medicamentos analgésicos y antiinflamatorios. Si la lesión causa síntomas particularmente pronunciados, que no se logran reducir con medicamentos orales, el médico también puede inyectar corticosteroides, aunque estas inyecciones producen positivos efectos en poco tiempo, estos suelen perdurar por poco tiempo si la causa de esta afección no se ha visto resuelta. Es por ello, que muchos médicos indican fisioterapia junto con el uso de medicamentos.
El abordaje quirúrgico es infrecuente, ya que la mayoría de los casos, suelen responder bien a las medidas terapéuticas anteriormente mencionadas. La intervención quirúrgica sólo se considera en los casos que el conservador no haya surtido efecto posterior a 6 meses de terapia. Algunas de las técnicas quirúrgicas más usadas son:
La fisioterapia resulta ser el tratamiento más eficaz, esto es debido a que esta lesión se origina producto de una alteración en el movimiento: desequilibrios musculares y articulares. Para una persona común estas alteraciones no son visibles, sin embargo, para un fisioterapeuta pueden ser notables al inspeccionar a simple vista el movimiento del paciente afectado. Una vez aclarados los factores biomecánicos causales, se procede a diseñar un plan de entrenamiento terapéutico específico combinado con el uso de variedad de técnicas y herramientas terapéuticas que variarán en cada caso. Las modalidades fisioterapéuticas más usadas en el tratamiento de la inflamación de la fascia lata son:
Esta tendinopatía puede resultar eterna si no se mantiene un tratamiento constante, es por ello que hemos preparado variedad de vídeos que te ayudarán a continuar con el tratamiento médico y fisioterapéutico desde tu casa. Cada uno de estos videos son realizados por profesionales fisioterapeutas, los cuáles de manera amena y didáctica te explicarán como deshacerte de las molestias mediante ejercicios, estiramientos, automasajes entre otras recomendaciones en los vídeos de nuestro canal de YouTube FisioOnline:
Una de las técnicas manuales más efectivas para la analgesia de los dolores, es el automasaje terapéutico. Si quieres aprender cómo realizarlo correctamente te recomendamos ver el siguiente vídeo a continuación:
Si deseas obtener un tratamiento enfocado en la solución de esta afección, te recomendamos ver el siguiente vídeo, en donde te brindaremos las directrices para realizar ejercicios, estiramientos y automasajes enfocados en tratar esta lesión frecuente en deportistas:
Además, un fisioterapeuta especializado en el tratamiento y la rehabilitación de esta afección de salud te brindará importantes recomendaciones que te ayudarán a superar esta lesión en un menor tiempo:
Puede tomar algún tiempo para que el dolor y la inflación e irritación de la banda ilio - tibial disminuya. En la mayoría de los casos la lesión a menudo se cura por completo después de cuatro u ocho semanas. Sin embargo, en algunos casos, los síntomas pueden tardar más tiempo en desaparecer. Esto depende principalmente de la extensión del daño y la inflamación de las estructuras afectadas, así como de la terapia y el comportamiento del paciente después de que ocurran los síntomas. Si no se trata y protege adecuadamente, es posible un curso crónico de la enfermedad. Esto puede provocar daños irreparables en los tejidos periarticulares, lo que puede causar síntomas permanentes o fluctuantes. Si no se mantienen las recomendaciones terapéuticas establecidas, es posible que el paciente curado pueda recaer en cualquier momento a futuro.